بیماری سیفلیس (Syphilis) چیست؟
سیفلیس یک بیماری عفونی مزمن و منتقله از راه جنسی است که توسط اسپیروکت ترپونما پالیدوم ایجاد میشود. سیفلیس یکی از علل زخم های ناحیه ژنیتال میباشد. یک تئوری درباره منشا این بیماری به کریستف کلمب و پرسنل کشتی اش برمیگردد که از بومی های آمریکا این بیماری را گرفته و به اروپا منتقل کرده اند. سیفلیس در تمام سطح جهان گسترده است. بروز آن بلافاصله بعد از جنگ جهانی دوم و با معرفی پنی سیلین کاهش چشمگیری داشته و مجددا در دهه گذشته بروز آن نسبت به دهه قبل دو برابر شده است. در آمریکا بروز آن در مردان سیاه پوست و نژاد هیسپانیک و مردان همجنس باز (هوموسکشوال) 5 تا 25 برابر جمعیت نرمال بوده است. انتقال میکروب از طریق سطوح مخاطی و خراش های پوستی و بدنبال تماس جنسی تناسلی، مقعدی و دهانی صورت می گیرد. انتقال از طریق تزریق خون، در معتادان تزریقی و از طریق مادر به جنین هم امکان پذیر است.
بیماری سیفلیس 4 مرحله دارد:
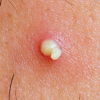
1) شانکر سیفلیس:
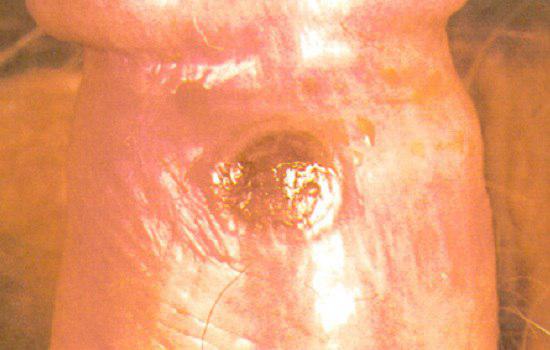
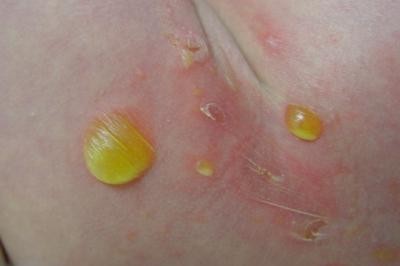
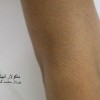
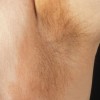
بعد از دوره نهفتگی (کمون) 10 تا 90 روزه ایجاد میشود و به شکل دانه (پاپول) برجسته که به تدریج نکروز شده و به صورت یک زخم سفت بدون درد گرد یا بیضی در ناحیه تناسلی مرد یا زن مشاهده می شود. شانکر همراه با بزرگی غدد لنفاوی (لنفادنوپاتی) ناحیه ای است که بدون درد می باشد و این زخم بدون درمان در عرض چند هفته بهبود می یابد. ندرتا شانکر سیفلیس در نواحی غیرتناسلی دیده میشود؛ شانکر سیفلیس مسری می باشد.
2) سیفلیس مرحله دوم:
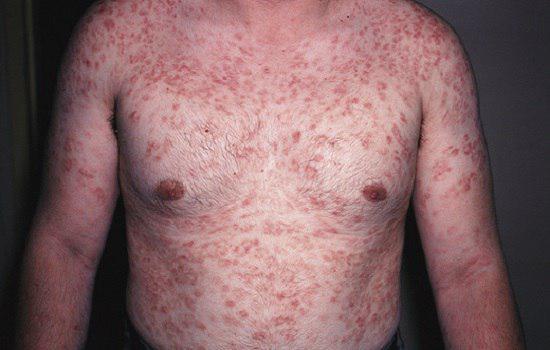
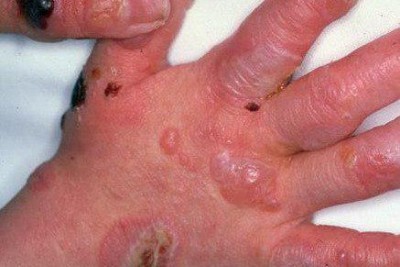
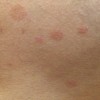
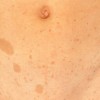
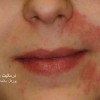
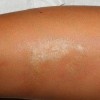
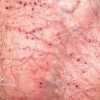
3 تا 10 هفته بعد از بروز شانکر، مرحله دوم سیفلیس آغاز میشود. این مرحله در نتیجه انتشار خونی و لنفاوی ترپونما می باشد. این مرحله در ابتدا با علائم شامل تب پایین، ناخوشی، گلودرد، بزرگی غدد لنفاوی و کاهش وزن آغاز می گردد. تظاهرات اصلی در این مرحله نیز بصورت ضایعات پوستی است که شایعترین فرم آن به شکل دانه های همراه با پوسته ریزی (پاپولواسکواموس) منتشر و به رنگ قرمز مسی یا قرمز قهوه ای می باشد. ضایعات مخاطی نیز به صورت زخم های کوچک شبیه آفت یا پلاکهای خاکستری در مخاط دهان یا تناسلی مشاهده میشود. ضایعات مرحله دوم همانند شانکر مسری می باشند و در اثر تماس با بیمار انتقال پیدا می نماید.
سایر ضایعاتی که در این مرحله مشاهده میگردند شامل:
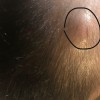
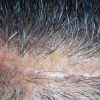
- ریزش مو با نمای بید خورده و قطعه ای
- بیماری لوئیس: زخم های شانکری منتشر در پوست
- کوندیلوما لاتا: توده های برآمده در سطوح مرطوب تناسلی و مقعدی
- ضایعات حلقوی با هیپرپیگمانتاسیون (افزایش رنگدانه) مرکزی در صورت
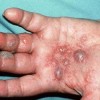
- Biett collarette: دانه ها و برجستگی های همراه با پوسته های یقه ای شکل در کف دست
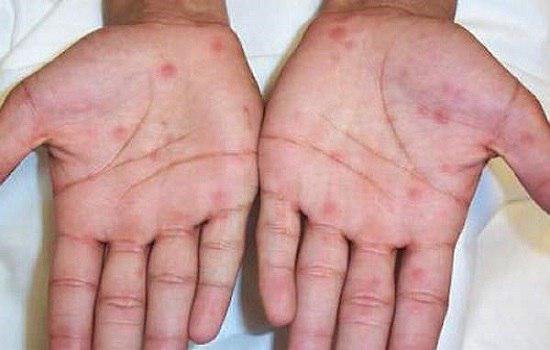
بدون درمان ضایعات طی چند هفته تا چند ماه بهبود می یابند و فرد وارد مرحله latent (نهفته) میشود.
3) مرحله نهفته یا latent: احتمال عود سیفلیس در این مرحله وجود دارد که در 25% بیماران رخ می دهد که 90% آن در سال اول اتفاق می افتد. به مرحله نهفته که در طی دو سال اول بعد از سیفلیس ثانویه رخ می دهد نهفته زودرس early latent)) می گویند و پس از دو سال اول به آن نهفته دیررس (late latent) می گویند. مرحله late latent ممکن است چندین سال طول بکشد.
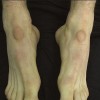
4) سیفلیس ثالثیه یا دیررس: این مرحله در یک سوم بیماران سیفلیسی مشاهده میشود که شامل درگیری قلبی و عروقی (یک چهارم موارد)، مغزی (یک چهارم موارد)، استخوان و پوست می باشد. در مرحله آخرسیفلیس اختلالات حرکتی، بیحسی های موضعی، مشکلات قلبی و عروقی، ناشنوایی، کوری و حتی مرگ رخ میدهد. نصف موارد درسیفلیس ثالثیه دچار سیفلیس خوش خیم دیررس یا گوم سیفلیسی می شوند.
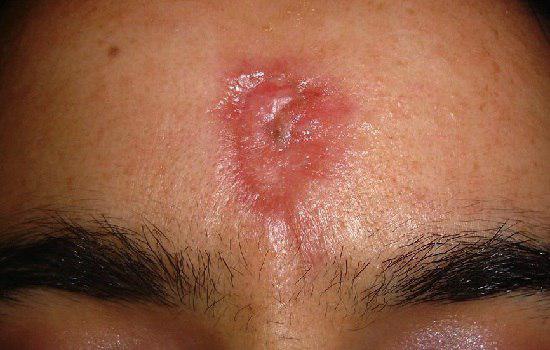
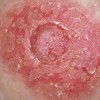
گوم سیفلیسی ضایعاتی تخریب کننده در پوست، استخوان، کبد و سایر ارگانها (حفره دهان، دستگاه تنفسی فوقانی، میوکارد و سیستم گوارشی و عصبی) میباشد. در پوست به صورت ضایعات برجسته ی زخمی با نمایی هلالی می باشد که بعد از هفته ها تا ماه ها با بر جا گذاشتن اسکار بهبود یافته و ضایعات جدید بر جا می ماند؛ با درمان بطور کامل و سریع بهبود می یابند.
در تشخیص سیفلیس در هرکدام از مراحل، یکسری آزمایش های اختصاصی و حساس وجود دارند.
- در مرحله اولیه، بررسی میکروسکوپی دارک فیلد از ترشحات روی شانکر حساس ترین و اختصاصی ترین راه تشخیص است و اسپیروکت ها را می توان مشاهده نمود.
- آنتی بادی های ضد کاردیولیپین (غیر اختصاصی) با روش RPR و VDRL در 80% بیماران مثبت است.
- آنتی بادی های (اختصاصی) ترپونما پالیدوم با روش FTA_ABS و TPHA در 90% موارد در سیفلیس اولیه مثبت است.
- در سیفلیس ثانویه تستهای سرولوژیک مفید ترند و VDRL،RPR و FTA_ABS همیشه مثبت هستند.
- در سیفلیس نهفته (latent) در مرحله زودرس همه تستهای سرولوژی فوق (اختصاصی، غیر اختصاصی) مثبت هستند، اما در مرحله دیررس در یک سوم افراد تست های غیر اختصاصی RPRوVDRL منفی میشود اگرچه تستهای اختصاصی TPHA و FTA_ABS همچنان در همه افراد مثبت می ماند.
درمان انتخابی سیفلیس، پنی سیلین G است. در مرحله ی اولیه، ثانویه و early latent بنزاتین پنی سیلین 2/4 میلیون یک دوز واحد عضلانی است. در مرحله نهفته دیررس، سیفلیس ثالثیه با درگیری قلبی، عروقی و گوم سیفلیسی یا شکست درمان در مراحل قلبی رژیم قبلی در 3 دوز با فاصله دو هفته می باشد.
در موارد حساسیت به پنی سیلین از اریترومایسین یا داکسی سیکلین میتوان استفاده نمود.
ابتلا مادران حامله به سیفلیس همراه با مخاطرات بسیار زیاد در جنین می باشد و به محض تشخیص که بطور عمده از طریق آزمایشات خون مادر حامله تشخیص داده میشود، بایستی درمان سریعا آغاز شود. در صورت درمان مادران مبتلا قبل از هفته 16 حاملگی، از ایجاد سیفلیس مادرزادی پیشگیری میشود.
راه های پیشگیری از بیماری:
- وفاداری به خانواده
- رعایت بهداشت فردی
- درمان مبتلایان به سیفلیس
- انجام تستهای خونی قبل از بارداری
- استفاده از کاندوم در موارد پرخطر جنسی
- اجتناب از روابط جنسی با افراد مشکوک به بیماری های مقاربتی












.jpg)



































دیدگاه خود را در مورد این نوشته بنویسید