بیماری پیودرما گانگرنوزوم و راههای درمان آن
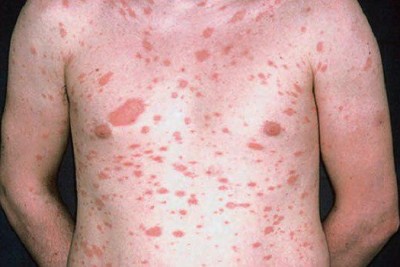
پیودرما گانگرنوزوم زخم دردناکی است که بسرعت پیشرفت میکند و در 50 درصد موارد یک بیماری زمینه ای وجود دارد .
بیماریهای زمینه ای شامل: بیماریهای التهابی روده (کولیت اولسراتیو و بیماری کرون)، آرتریت روماتویید، بدخیمی های خونی، گاموپاتی های مونوکلونال و هپاتیت مزمن فعال می باشند.
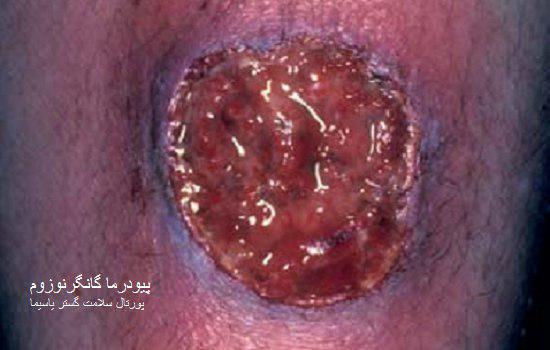
نمای بالینی:
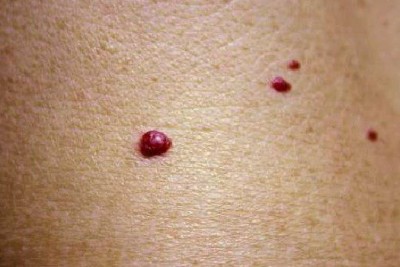
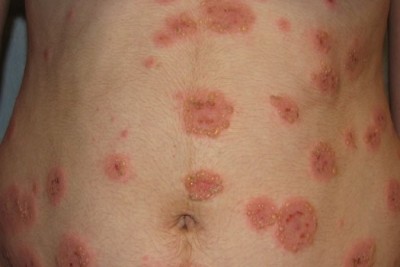
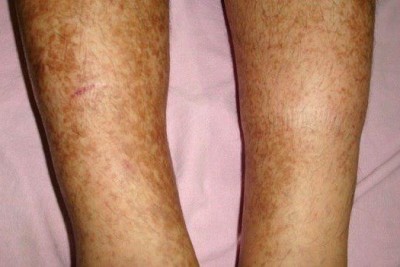
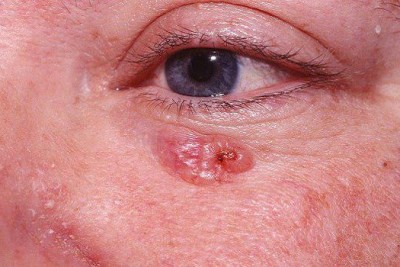
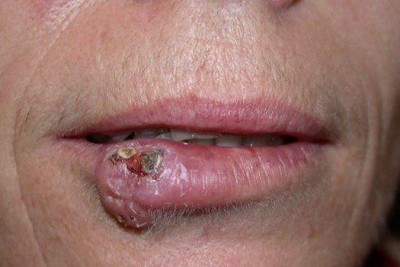
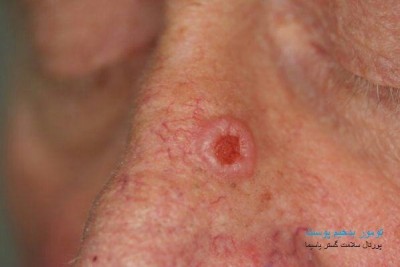
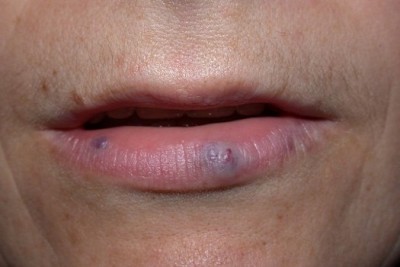
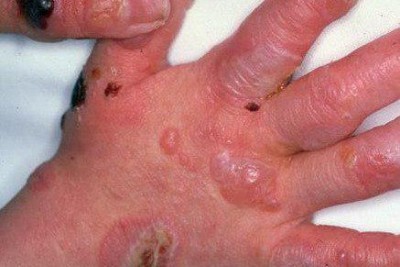
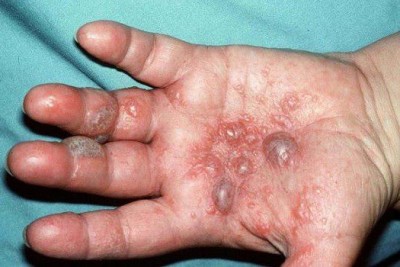
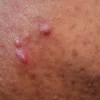
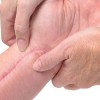
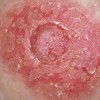
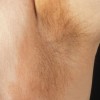
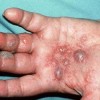
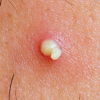
بیماری معمولا ناگهانی آغاز میشود. ضایعه اولیه بصورت جوش چرکی، دانه قرمز یا تاول خونی می باشد. در مرحله بعد ضایعه زخمی میشود که این زخم بسرعت عمیق و پهن میگردد.
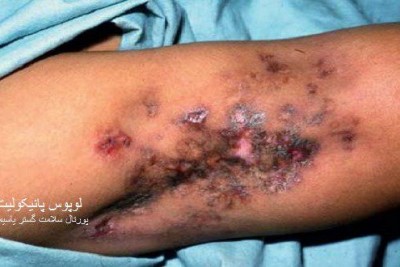
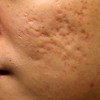
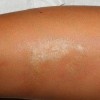
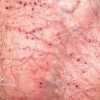
ممکن است ضایعات متعدد همزمان وجود داشته باشد. ویژگی ظاهری زخم پیودرما گانگرنوزوم، لبه های نقب زننده به زیر می باشد. این زخم شدیدا دردناک بوده و روند بهبودی بدون درمان بسیار کند بوده و ماه ها تا سال ها دوام می آورد. بهبود ضایعات معمولا همراه با اسکار می باشد. درگیری خارج جلدی، در ریه، استخوان، قلب، سیستم عصبی مرکزی، کبد، طحال، دستگاه گوارش و چشم رخ می دهد.
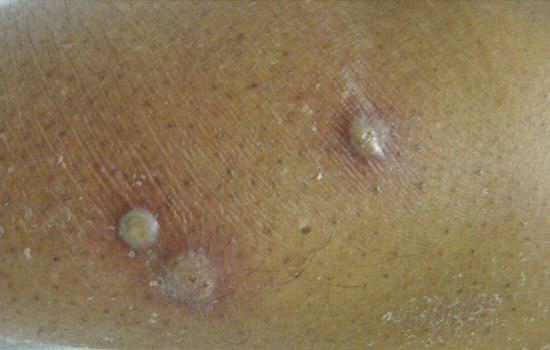
انواع پیودرما گانگرنوزوم:
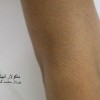
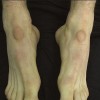
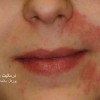
1- فرم اولسراتیو: همان فرم کلاسیک است. ضایعه زخمی با لبه های نقب زده و قرمزی است که بطور تیپیک ساق پا یا تنه را گرفتار می نماید و گاهی در نواحی مخاطی و تناسلی ایجاد میشود.
این فرم همراهی با بیماریهای التهابی روده، آرتریت روماتویید و گاموپاتی مونوکلونال دارد.
2- فرم پارا استومال : بخصوص پس از اعمال جراحی افراد مبتلا به بیماری التهابی روده رخ می دهد.
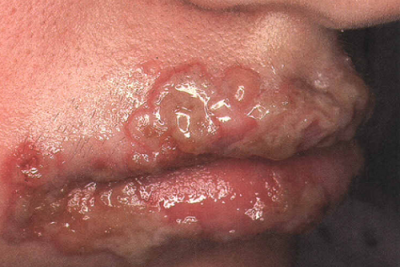
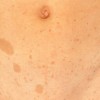
3- فرم پوسچولر: اغلب طی تشدید بیماری روده، پوسچولهای دردناک با هاله قرمز بطور شایع در نواحی اکستانسور (بازشونده) اندامها ایجاد میشود و اغلب با کنترل بیماری روده بهبود می یابند.
4- فرم تاولی یا آتیپیک: تاول خونی سریعا بزرگ شونده که اکثرا در اندام فوقانی ایجاد میشود و اغلب با اختلالات میلوپرولیفراتیو همراهی دارد.
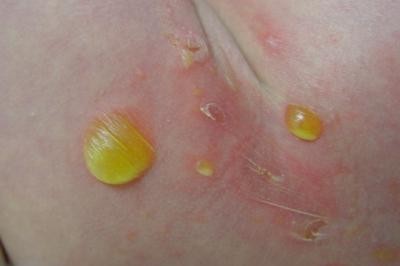
5- فرم وژتاتیو یا پیودرمای سطحی گرانولوماتو: زخم غیر دردناک سطحی که کف آن حالت گرانولاسیون داشته و حاشیه برجسته دارد. معمولا منفرد است و به کندی پیشرفت مینماید و همراهی کمتری با بیماریهای سیستمیک دارد.
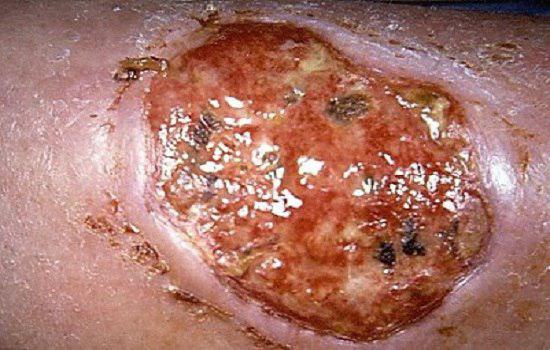
تشخیص پیودرما گانگرنوزوم بر اساس رد کردن سایر بیماریها می باشد. رنگ آمیزی بافتی و کشت نمونه بیوپسی برای رد باکتری، مایکو باکتریا، قارچ، گاهی ویروس، سیفیلیس، واسکولیت ها و سندرم آنتی فسفولیپید لازم است.
با توجه به بیماریهای زمینه ای، معمولا لازم است بررسی های زیر هم انجام شود :
بررسی لنفادنوپاتی (غدد لنفاوی)، شمارش خون، پروفایل شیمیایی خون، کشت خون و ترشحات زخم، عکس قفسه سینه، آسپیراسیون مغز استخوان، CT scan و اندوسکوپی.
سیر بیماری مزمن است و احتمال عود پس از بهبودی زخمها 16 تا 61 % است.
درمان:
خط اول: مراقبت از زخم، پانسمان فشاری در بعضی موارد (جوراب واریس در ضایعات ساق پا موثر است)، کمپرس مرطوب، پانسمان هیدروفیل بسته، عوامل ضد میکروبی و استرویید موضعی و داخل ضایعه، تاکرولیموس موضعی ، سیکلوسپورین موضعی
خط دوم درمان: استرویید های خوراکی (سنگ بنای درمان است) و سیکلوسپورین خوراکی
خط سوم درمان: داروهای بیولوژیک که از همه موثرتر اینفلکسی ماب می باشد.
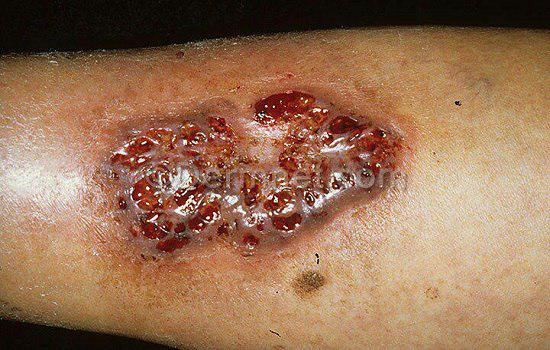
سایر درمان ها شامل: سیکلوفسفامید، ملفالان، کلرامبوسیل، تاکرولیموس خوراکی، پلاسمافرز و تالیدومید می باشد.
دبریدمان جراحی در فاز التهابی بیماری کنترااندیکه (ممنوع) است. البته پس از کنترل فاز التهابی گرافت پوستی منعی ندارد .
منبع: دکتر علی رمضانی متخصص پوست، مو و زیبایی






.jpg)

























دیدگاه خود را در مورد این نوشته بنویسید